男孩说:“孙阿姨 , 你看 , 你这儿每天都有那么多怀孕后才患上糖尿病的 , 有些也是需要胰岛素注射治疗的 , 由你来说 , 我妈妈不会怀疑的 。 ”
原来他们每次来就诊 , 就很有心的记住了很多妊娠糖尿病的情况 , 为了以后的平静生活 , 男孩建议采用这种办法来应对自己的妈妈 。
我反复确认这是男孩的想法 , 确认他们之间的感情 , 也在心里一遍遍的说服我自己 , 我从来没有这样说过谎 , 关系到两个家庭和两个孩子的幸福 , 我必须慎重 。
文文两个人的想法是把自己的病情瞒下来 , 说成是妊娠糖尿病 , 也就是怀孕的原因才出现的糖尿病 , 然后在妊娠结束后血糖未恢复正常 , 转为了2型糖尿病 。
其实这就牵扯到糖尿病的分型问题 , 糖尿病分1型糖尿病、2型糖尿病、妊娠糖尿病和其他特殊类型的糖尿病 。
1型糖尿病和2型糖尿病其实是不太容易区分的 , 甚至现在还有一些医务人员还1、Ⅰ不分 。 早在1997年 , 美国糖尿病协会摒弃了以往采用“治疗模式”的分型依据 , 转而采用“病理生理”这个新的分型依据 , 随着胰岛细胞自身免疫标志物检测在临床上的逐步应用 , “病理生理”这个分型依据就显得尤为重要 , 新的分型方法摒弃了以往“胰岛素依赖型”和“非胰岛素依赖型”的分类方法 , 采用“1型”和“2型”的分型方法(这是一个被忽略的细节 , 即应用阿拉伯数字1和2而非罗马数字Ⅰ和Ⅱ) 。 目前这个分类方法被普遍全球使用 。
 文章插图
文章插图
糖尿病诊断历经多次修改的过程
无论对于临床医生还是患者 , 治疗模式都是十分重要的 , 因此临床上还存在一些混杂的概念 , 目前还有临床专家提出了1.5型糖尿病的说法 。 近年来“具有酮症倾向的糖尿病”这个古老的词汇在临床上的应用又逐渐广泛起来 , 一种常识性的但非常有前景的分型方法可能会被广泛接受 , 即有酮症的患者伴有自身免疫标记物阴性或阳性 , B细胞储备功能好或者差 。
胰岛细胞自身免疫性血清标记物 , 主要包括胰岛素自身抗体 , 胰岛细胞自身抗体 , 谷氨酸脱羧酶抗体等 , 上述抗体同时存在可以提高预测价值 , 在临床上通常把它作为诊断1型或2型糖尿病的依据 , 但从严格意义上来讲, 它们可以预测1型糖尿病从起病到需要依赖糖尿病治疗的病程长短而并非能够用于预测1型糖尿病 。 这种情况类似于抗甲状腺抗体 , 抗甲状腺自身抗体的出现并不能诊断甲状腺功能异常 , 但却有警示作用 。 尽管有胰岛素的分泌不足 , 尤其是伴有酮症的患者 , 并非意味着患者需要立即应用胰岛素治疗 。
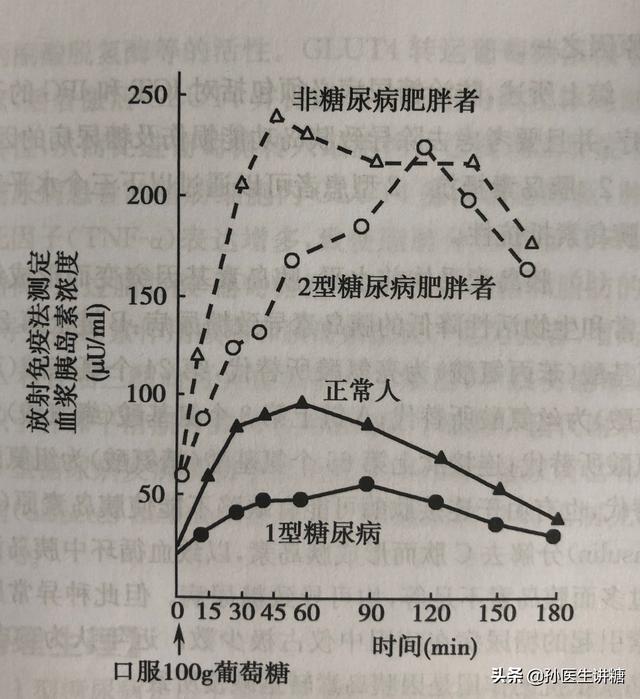 文章插图
文章插图
图片来源《实用内分泌学》 , 现在普遍采用口服75g葡萄糖测定血浆胰岛素浓度
因此除了用于科学研究 , 临床上只有在诊断困难难 , 例如对于起病时有明显症状且年龄偏大(起病年龄在30岁以上)或者青少年等患者难以分型才检测这些抗体水平 。 就诊断1型糖尿病而言 , 特征性等位基因的出现具有很高的可能性 , 但在对照人群 , 这些特征性等位基因的出现具有很高的可靠性 , 但在对照人群 , 这些特征性等位基因也是普遍存在的 , 因此临床上不检测HLA血清型 。
因此对于已经是疾病状态的文文来说 , 并没有明确的实验室数据来说明她的疾病类型 , 如果患者有要求 , 所有疾病类型都可以使用胰岛素治疗 。
而妊娠糖尿病是在妊娠期间首次出现或者发现的糖尿病称为妊娠糖尿病 , 不能根据其治疗模式对其进行诊断 , 临床工作中 , 当然必须仔细区分妊娠糖尿病和糖尿病合并妊娠(即在怀孕前患有1型或2型糖尿病) , 因为这两种疾病的预后是不一样的 。 但是对于血糖控制不理想的 , 治疗模式都是一样的 , 仍然需要胰岛素治疗 。
推荐阅读
- 人体健康要从“肠”计议,做好3件事,肠道“开心”,人体更健康
- 糖尿病的五个表现,你了解吗?若能早点掌握,或许可以稳住血糖值
- 「ITC2020」妊娠期亚临床甲状腺功能减退症与子代神经智力发育
- 没那么简单,糖尿病患者泡脚有讲究
- 担心!直肠癌的误诊率近70%,我们该如何避免被误诊?
- 担心糖尿病并发症?不知道做什么检查,那别错过本文
- 高血压患者,平时除了要注意少吃盐,3种食物也该少吃
- 糖尿病的真正病因,中医早已找到?虚才是关键!降糖不如补虚
- 「糖尿病系列科普」1型糖尿病和2型糖尿病的区别
- 糖友脚上若有5种表现,多半是糖尿病足已到来,再无视就晚了













